診療・各部門
【整形外科】
~診療科の紹介~
当院整形外科では、脊椎疾患、手・足の外科、股関節および膝関節疾患を専門とし、豊富な治療実績と高度な専門性を活かした診療を行っております。
これらの領域で、「他院では対応が難しいと言われた」「治療の選択肢が限られている」とお困りの方がいらっしゃいましたら、ぜひ当院へご相談ください。
また、骨折や脱臼などの一般的な整形外科疾患にも対応しており、特に透析患者様の外傷・変性疾患にも対応可能です。
地域の皆様に信頼される医療を目指し、専門的な治療を必要とする患者様のご紹介を心よりお待ちしております。
~主な対象疾患~
仙腸関節障害:世界に先駆けた研究・診療を実施し、診断から理学療法・手術まで包括的に対応しています(日本仙腸関節・腰痛センターのページ参照)。
そくわん症(背骨の曲がり):小児から成人まで、保存療法や手術を行なっています(脊椎外科センターのページ参照)。
手・足の外科:透析患者様の手根管症候群や腱鞘炎、関節変形、足部疾患全般、成人の足部変形矯正、糖尿病・シャルコー関節にも対応しています。
股関節疾患:リハビリを主体とした保存療法を重視し、難治例には股関節鏡視下手術や低侵襲人工関節手術を行なっています。また、再生医療(APS)も実施しています。

~連携病院・開業医の先生方へ~
平素より地域医療へのご尽力に深く敬意を表します。
当院整形外科では、脊椎疾患・手足の外科・股関節および膝関節疾患において、高度な専門知識と豊富な経験を活かし、最先端の医療を提供しております。特に、他院では対応が難しい、あるいは治療の選択肢が限られている患者様に対し、確実な診断と適切な治療戦略を提案し、包括的なサポートを行っております。
一方で、人員体制や専門性の観点から、軽症の骨折や一般的な整形外科疾患については、他院や地域の医療機関での診療をお願いする場合がございます。地域の先生方と役割を分担し、当院ではより専門性の高い治療を必要とされる患者様に迅速かつ的確な医療を提供できるよう努めております。
当院にご紹介いただいた患者様には、
•専門医による精密な評価
•治療方針の迅速な提案
•手術・保存療法・リハビリを含む包括的な医療提供
•治療経過の適切なフィードバック
を徹底し、紹介元の先生方と密な連携を図ります。
今後も地域医療との協力関係を大切にし、患者様にとって最適な医療を提供できる体制を整えてまいります。ご紹介やご相談がございましたら、どうぞ遠慮なく当院へお問い合わせください。
【腰痛・仙腸関節センター】
仙腸関節の痛みの特徴:仙腸関節は骨盤内の仙骨と腸骨で形成される関節で、その痛みの多くは関節の微少なズレによる機能障害、いわゆる仙腸関節障害で、その病態は子供に起こる肘内障に似ている。 痛みの特徴は仙腸関節付近を中心とする腰殿部痛で、下肢への神経根障害に一致しない関連痛が多い。そして下腹部から股関節にかける痛みも伴いやすく、股関節疾患を疑われたり、消化器内科や泌尿器科を受診する患者が稀ではない。 仙腸関節の痛みというと、出産に関連する女性特有な痛みと思われがちであるが、昨年1年間に当院腰痛・仙腸関節センターに来院した仙腸関節障害例406例をみると9歳から90歳代までの男女に幅広く分布し、仙腸関節障害の痛みが老若男女に起こる、ありふれた腰下肢痛であることがわかる。 毎週水曜・木曜日に腰痛・仙腸関節外来を行っております。なかなか治らない腰痛・下肢痛でお悩みの方は、一度受診されてください。
外来受付時間
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | 8:30 - 11:00 | 8:30 - 11:00 | 8:30 - 11:00 | 8:30 - 11:00 | 8:30 - 11:00 |
| 午後 | - | - | - | - | - |
【注意】小児科医からご紹介いただいた先天性股関節検診のお子様は、待ち時間を減らすため予約制としています。
【注意】新患・1年以上受診していない方は紹介状が必要です。※緊急で手術を必要とする外傷は除く。
外来担当医師一覧表
整形外科
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 医師 | 井上 まり絵 | 野口 京子 勝俣 勇樹 | 外来担当医 | 菅原 亮 | - |
| 専門分野 | 手・足 | 頸椎・腰椎 | 股関節・膝 |
【注意】(括弧)で囲まれた医師は定期依頼の応援医師です。
【注意】各担当医は出張等の諸事情により変更になる場合があります。
腰痛・仙腸関節センター
| 月 | 火 | 水(予約制) | 木 | 金 | |
|---|---|---|---|---|---|
| 医師 | 小澤 浩司 | - | 黒澤 大輔 [村上 栄一] | - | 小澤 浩司 |
| 専門分野 | 腰椎・頸椎 仙腸関節 |
【注意】各担当医は出張等の諸事情により変更になる場合があります。
脊椎外科センター
| 月 | 火 | 水(午後/予約制) | 木 | 金 | |
|---|---|---|---|---|---|
| 医師 | - | - | 菅原 亮 | - | - |
【注意】完全予約制です。
【注意】各担当医は出張等の諸事情により変更になる場合があります。
各担当医師紹介
小澤 浩司(院長)
| 卒年 | 昭和60年卒 |
| 専門領域 | 脊椎脊髄病 |
| 認定資格 | 日本整形外科学会専門医 日本整形外科学会認定脊椎脊髄病医 日本脊椎脊髄病学会専門医・指導医 日本スポーツ協会公認スポーツドクター |
村上 栄一 (名誉院長)
| 卒年 | 昭和56年卒 |
| 専門領域 | 腰椎及び仙腸関節疾患 |
| 認定資格 | 日本整形外科学会専門医 日本整形外科学会認定脊椎脊髄病医 日本整形外科学会認定スポーツ医 日本脊椎脊髄病学会指導医 |
野口 京子 (整形外科診療部長)
| 卒年 | 平成2年卒 |
| 専門領域 | 手・足の外科 |
| 認定資格 | 日本整形外科学会専門医 日本足の外科学会専門医 |
野口 森幸 (整形外科医長)
| 卒年 | 平成10年卒 |
| 専門領域 | 股関節、膝関節、人工関節、関節鏡、関節リウマチ |
| 認定資格 | 日本整形外科学会専門医 日本整形外科学会認定スポーツ医 日本整形外科学会リウマチ認定医 日本股関節学会股関節鏡技術認定医 日本人工関節学会認定医 日本リウマチ学会リウマチ専門医 臨床研修指導医 日本股関節鏡研究会世話人 |
菅原 亮 (脊椎外科センター長)
| 卒年 | 平成15年卒 |
| 専門領域 | 脊椎外科、小児脊椎外科、側弯症(小児・成人) |
| 認定資格 |
日本整形外科学会専門医 |
黒澤 大輔 (整形外科医長)
| 卒年 | 平成16年卒 |
| 専門領域 | 脊椎外科、仙腸関節、難治性腰痛 |
| 認定資格 | 日本整形外科学会専門医 日本整形外科学会認定脊椎脊髄病医 日本脊椎脊髄病学会脊椎脊髄外科専門医 国際仙腸関節学会理事 日本仙腸関節研究会幹事 日本腰痛学会評議員 |
勝又 勇樹 (整形外科医師)
| 卒年 | 平成28年卒 |
| 専門領域 | 脊椎外科、骨粗鬆症、整形外科一般 |
| 認定資格 | 日本整形外科学会専門医 |
専門診療
~専門診療~
股関節疾患:
主に変形性股関節症、寛骨臼形成不全症(DDH)、大腿骨寛骨臼インピンジメント症候群(FAIS)、股関節唇損傷、大腿骨頭壊死症等の他様々な股関節疾患に対して保存的加療を主体に必要に応じて手術加療(主にナビゲーション使用低侵襲人工股関節置換術 or 股関節鏡視下手術)を行っております。また難治性の鼠径部痛や臀部痛の合併例(Hip-SI syndrome)に対しても仙腸関節センターと協力しながら高いレベルで診断治療を行っております。
膝関節疾患:
主に変形性膝関節症や大腿骨内顆骨壊死症、関節リウマチ、半月板損傷等に対して保存加療が無効な場合手術加療(ナビゲーション使用人工膝関節置換術 or 膝関節鏡視下手術)を行っております。
再生医療:
股関節痛や膝関節痛の患者さんに対する手術加療と保存加療の間の第3の治療としてご希望の患者さんにはメリットとデメリットをよくご説明しご相談の上自由診療として提供しております。
~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~
股関節唇損傷
股関節唇は股関節の骨盤側の骨の縁にある柔らかい線維組織で股関節を安定させるのに重要な組織です。これが切れると股関節痛の原因となり股関節の安定性も損なわれます。治療は外来での運動療法、注射や内服薬による保存的加療が基本になりますが、改善が悪い場合は根本的治療である股関節唇縫合術が適応になります。具体的には内視鏡下にアンカーを用いて股関節唇を再縫合します。
大腿骨寛骨臼インピンジメント症候群(FAIS)
股関節の形態は個々様々で大腿骨頭から頚部の骨が膨瘤するカムタイプや屋根側の骨が出っ張るピンサータイプ、両方が出っ張るミックスタイプ(図参照)があり、このような形態の場合股関節を曲げたり開いたりする際に骨同士が衝突し股関節唇や軟骨を痛めて股関節痛が生じることがあり、このような病態を大腿骨寛骨臼インピンジメント症候群(FAIS)と呼びます。特に大きなカムタイプは軟骨損傷による変形性股関節症進行の原因になるため早期に手術加療が必要になる場合もあります。運動療法、注射や内服による保存的加療が基本になりますが、良くならない場合は根本的治療である手術加療が適応となります。手術は股関節唇縫合に加えて股関節唇や軟骨損傷の原因となるカムを内視鏡下に切除(図参照)します。カムを切除するためには股関節を覆っている股関節包を一部切開して最後に縫合しますが、当院では股関節包の後方のみを必要最小限に切開し前方の安定性に重要な腸骨大腿靱帯垂直線維を温存する低侵襲手術法を用い
ているため、従来法よりさらに低侵襲で回復が早くより患者さんの満足度が高い手術になっております(図参照)。
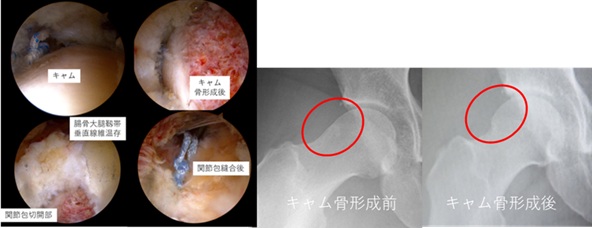
股関節鏡視下棚形成術
屋根の骨の被りが浅い寛骨臼形成不全症に対して適応になる手術法です。寛骨臼形成不全症は、遺伝的に日本人女性に頻度が多いのが特徴です。股関節痛に対する保存的加療が効果ない方には、腸骨から採取した骨を寛骨臼前外側に作製したほぞ穴に挿入して、棚のような屋根を作製する従来の棚形成術(皮膚や筋肉を大きく切開して行っていた)を股関節鏡を使用して低侵襲に行う事を可能にした新しい手術法です。
~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~
綿密な問診、触診、レントゲン写真やCR,MRI画像、必要時は血液検査を元に確定診断を行った上で、患者さんの希望も受け入れながら保存的加療や手術加療の適応を検討していきます。
~当院での治療~
股関節疾患
保存加療:運動療法を主体にエコー下ハイドロリリースや関節内注射、投薬、装具療法等を行います。
手術加療:ナビゲーション使用低侵襲人工股関節置換術、股関節鏡視下手術を主体に行っております。
再生医療:主にエビデンスがしっかりとあり次世代のPRPと言われているAPSの関節内投与を行っております。
膝関節疾患
保存加療:運動療法を主体に膝関節内注射やエコー下ブロックやハイドロリリース、投薬、装具療法等を行います。
手術加療:主に人工膝関節全置換術(可能な方には片側置換術)、膝関節鏡視下半月板縫合術等を行っております。
現代股関節鏡治療を日本に導入された第一人者の元へ2013年に国内留学し股関節鏡治療の基礎をしっかり学ばせていただきました。また同年フランス留学でフランス式の股関節鏡治療も学んでから2014年仙台に戻り最新の股関節鏡治療を東北に初めて導入してから2025年現在まで300例以上の股関節鏡治療を行ってまいりました。この10年でその病態解明、診断法、手術法も急激に発展し、単独股関節唇縫合術等の比較的容易な手術だけでなく変形性股関節症や仙腸関節障害の原因となる大きな大腿骨キャムを有する患者さんの大腿骨骨形成も、現在では股関節包の重要な腸骨大腿靭帯を温存して後方2㎝程のみの切開で行える低侵襲手術法を活用しているため、患者さんの術後回復が早く多くの患者さんに大変ご満足いただける治療法となっております。寛骨臼形成不全症を有する患者さんには必要に応じて最新の低侵襲手術法として股関節鏡視下棚形成術も行っております。
また、逆に股関節鏡治療の限界もわかってきており、残念ながら変形性股関節症が一定以上進行してしまっている患者さんは、股関節鏡治療を行うより人工股関節股関節置換術を受けた方がメリットが大きいため、この場合はビキニ小皮切(約8cm前後)による筋腱を温存した低侵襲人工股関節置換術をナビゲーションを使用して行っております。
また、社会的事情や高齢でもスポーツ活動をしたい患者さんが増える現在において患者さんの価値観も多様性を呈しております。できるだけ患者さん一人一人の意向に沿ってテーラーメイド治療を提供できるように心がけております。患者さんの希望があればメリットとデメリットをご説明の上再生医療(※自由診療、主にAPS関節内投与)も単独投与始め、最近では術後回復促進を期待して術後投与も行っております(※この場合現行では入院中には混合診療として行えないため退院後外来での自由診療となります)。
~専門診療~
【骨粗鬆症(こつそしょうしょう)】
骨粗鬆症とは、骨がもろくなることにより、ちょっとした転倒や力でも骨折しやすくなる病気です。特に背骨や股関節、手首で骨折が起こりやすく、高齢の方や閉経後の女性に多くみられますが、骨折を生じなければ痛みを感じることはなく、自覚しにくい病気です。予防と治療には生活習慣の改善も必要ですが、より丈夫な骨を維持するためには、発症早期に整形外科で検査を行い、治療を開始することが重要となります。高齢の方や閉経後の女性だけでなく、持病や内服薬の影響によって骨粗鬆症発症の危険性が高い方は、定期的に骨密度を測定し、早めに対策を始めることが安心につながります。
~診断と検査~
[問診]
持病(腎臓・副腎・甲状腺・副甲状腺などの病気の有無、骨折歴)
内服薬(ステロイドや免疫抑制剤など)
食事・運動などの生活習慣
血縁関係の方の骨折歴
閉経の有無(女性のみ)
などに関してお聞きします。
[骨密度測定]
当院では骨粗鬆症の予防と治療ガイドラインにて基準測定器として定められているDEXA(デキサ)法にて腰椎(=せぼね)、大腿骨(=股関節)の骨密度を測定しています。手術でそれらの部位にインプラントが入っている方は手首で測定を行います。
DEXA法は誤差が少なく、現代の医療では骨粗鬆症検査において一番信頼性が高い検査です。放射線を使用しますが、放射線量はごく微量で体への負担は少なく、測定時間も短いです。
[採血]
血中のカルシウム濃度や骨代謝マーカー(骨をどれくらい作成/破壊しているかの指標)、腎臓の機能などを測定します。診断や治療薬選択の補助として使用します。
~当院での治療~
[生活指導]
骨粗鬆症の診断とならず、薬物治療は必要ないものの、骨密度が低い方は生活習慣の指導を行います。検査の結果次第では定期的な検査を提案いたします。
[内服薬]
骨粗鬆症の診断となったものの、程度が軽い方に関してはまず内服薬を開始します。性別や採血結果などから治療薬を選択します。注射薬を使用する際にも併用することがあります。
[注射薬]
骨密度低下が著しい方やすでに骨折を起こしている方には注射薬での治療を提案します。注射薬にも様々なものがあり、骨を作るもの、骨を壊さないようにするもの、そのどちらの作用も有しているものがあります。
~当院における治療方針・特長~
[患者様へ]
それぞれの方々の背景・検査結果を踏まえ、最も効果が得やすいと考える治療法を提案いたします。年齢や治療法によって通院頻度や負担費用が異なりますので、ベストな治療法を開始することが難しい場合でも、必ずご本人・ご家族と相談した上で他の治療法を提案いたします。
患者さんによっては自宅での自己注射を提案することがあります。始めるときは難しく感じる方がほとんどです。当院整形外科外来では、院外薬局で受け取った注射薬を持ってきていただければ、初回注射を看護師の直接指導のもとで開始することができます。お気軽にお申し付けください。
また、当院ではOLS(=Osteoporosis Liaison Service 骨粗鬆症リエゾンサービス)チームが活動しており、定期的なカンファレンスを行っています。もし医師へ相談しづらいことがある場合には、担当スタッフへお気軽にご相談ください。
[連携医療機関の皆様へ]
いつも患者様をご紹介いただき、誠にありがとうございます。
通院中の方で、骨粗鬆症ではないかと不安になっている方、骨粗鬆症のリスクが高い方などをご紹介いただけますと幸いです。
当院で検査から治療まで全て行うことも可能ですが、遠方の方や通院が大変な方は数ヶ月に1回程度の検査・評価・治療内容提案のみ当院で行い、普段の処方・治療を連携医療機関様にて行っていただくことも可能です。柔軟に対応いたしますので、お申し付けください。
[初回受診の案内]
当院を初めて受診される方は紹介状が必要となります。受診を希望される場合には、かかりつけの病院へ相談し、当院宛の紹介状を作成いただき、予約取得をお願いいたします。
当院の他の診療科に通院中の方は、担当医師へ『整形外科にて骨粗鬆症治療の相談をしたい』旨をお伝えいただき、下記担当医師外来の予約取得をお願いいたします。
骨粗鬆症外来担当医師:勝又 勇樹
外来日:毎週 月・火曜 午前
お手数をおかけしますが、よろしくお願い申し上げます
日本仙腸関節・腰痛センター
仙腸関節障害について — 腰や臀部の痛みでお困りの方へ
腰や臀部のあたりに生じる痛みの原因の一つに、仙腸関節障害があります。仙腸関節は、仙骨と腸骨の間にある左右一対の関節で、上半身と下半身の間にあります。歩行や立ち上がり時には体重を受け止め、歩く際の衝撃を吸収する役割を担っています。
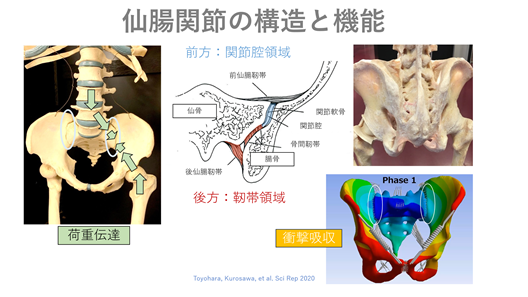
この関節は、わずかな動きのみ許容され、自動車のダンパーやビルの免震構造のような機能を有しますが、繰り返しの動作や不意の動き、出産や外傷などで関節の微小な不適合が起きると、荷重をうまく伝えられなくなり、また、衝撃吸収ができなくなるため、腰殿部痛や鼡径部痛、下肢のしびれなど、さまざまな症状を引き起こされます。

仙腸関節の異常はレントゲン、CT、MRIなどの現時点での画像検査で異常をとらえることが難しいため、診断がなされにくい場合があります。
専門的な診断と保存療法
当院では、国際的にも評価されている診断手順に基づき、one fingerテスト・疼痛誘発テスト・仙腸関節ブロックを組み合わせることで確定診断を行います。特に、超音波ガイド下で行う仙腸関節後方靱帯ブロックは、外来で安全かつ効果的に行うことができ、多くの患者さんで有効です。
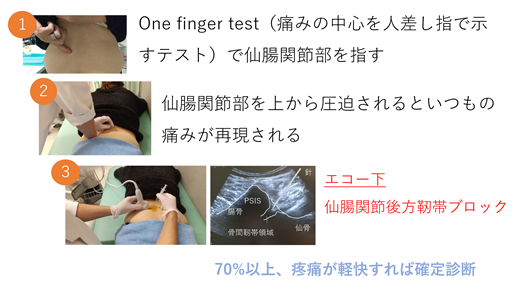
診断がついた後は、仙腸関節機能を段階的に回復させることを目標に、専門の理学療法士による運動療法を中心に治療を進め、ほとんどの患者さんは手術を行わずに改善が期待できます。
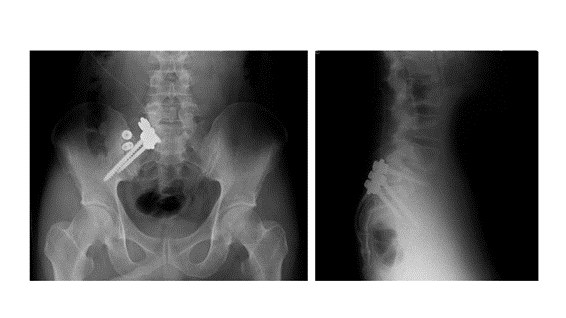
難治例には手術治療も
保存療法を6か月以上続けても荷重障害が残り、歩行や座位の持続が困難な重症例に対しては、仙腸関節固定術を行うこともあります。この手術は、荷重をしっかりと伝えられない状態を改善し、仙腸関節を安定させることを目的としています。当院では、1999年から前方固定術を行い良好な成績を得てきましたが、近年はより低侵襲な後方固定術を中心に実施しています。手術後は、痛みの改善とともに、座位や歩行時間の延長、日常生活動作(ADL)の向上が期待できます。
各分野の専門医が連携して診療にあたります
仙腸関節障害と腰椎疾患、股関節疾患の複合病態が生じている場合には診断が難しいことがあります。村上栄一医師と黒澤大輔医師は脊椎を専門にしており、腰椎疾患と仙腸関節障害の合併にも対応できます。また、当院の股関節専門の野口森幸医師と連携して、仙腸関節と股関節疾患の合併にも対応しています。さらに、専門理学療法士が病態に応じた運動療法を行い、患者さんの回復を多方面からサポートしています。
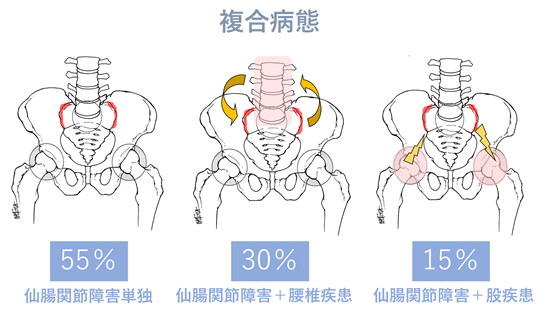
診断が難しい腰痛全般、仙腸関節障害に対応しています。原因がよくわからず困っている方がおられましたらご相談ください。
